FREED trialとCARES trialの違い FREEDは撤回されるべき最悪な論文
日本で行われたFREEDもFDAが警告を出す要因となったCARESどちらもフェブキソスタットの効果を検証した研究です。実施された国以外に違いはあるのでしょうか?
CARES/
包括基準:
血清尿酸値:6~7mg/dL
試験手順:
「Patients were randomly assigned to receive febuxostat or allopurinol administered in a double-blind fashion once daily」とありますのでフェブキソスタットかアロプリノールのどちらかが投与されます。
治療:
アロプリノール群 初回は1日1回300mg投与、血清尿酸値6.0mg/dL未満になるまで毎月100mgの増分で増加し、1日1回600mgを上限に漸増。30ml/min以上60 ml/min未満の推定クレアチニンクリアランスを有する患者は、初回200 mg投与。血清尿酸値6.0 mg/dL未満になるか、1日1回400 mgまで用量を100 mgずつ漸増。
フェブキソスタット群 初回1日1回40mg投与、2週間後の血清尿酸値が6.0mg/dL未満であればこの投与を継続、6.0 mg/dLを超えていた場合、1日1回80 mgに増量。
FREED/
包括基準:登録前2ヶ月以内の血清尿酸7.0mg / dL~9.0mg / dL
試験手順:
「Study treatment is defined as the treatment given to either febuxostat (febuxostat group) or allopurinol (non-febuxostat group) in patients randomized at enrollment in this study」とありますのでこちらもCARESと同様フェブキソスタットかアロプリノールが投与されます。
治療:
アロプリノール群 登録時から36ヶ月の試験期間(約3年)の間に血清尿酸が上昇した場合は、100 mgの経口アロプリノールの投与が検討されます。
(※原文 In non-febuxostat group, administration of 100 mg of oral allopurinol will be considered if serum uric acid is elevated during the 36-month study period (approximately 3 years) starting from the time of enrollment.)
フェブキソスタット群 開始はフェブキソスタット10 mg /日、1日1回。4週目に20 mg /日に増量。8週目に目標の40 mg /日に増量。
違いが判りましたでしょうか? 赤字部分をよく読んでみてください。
試験手順ではどちらもフェブキソスタットかアロプリノールを投与することになっているはずです。CARESはフェブキソスタット群100%、アロプリノール群100%が投与されています(脱落率はどちらも5割近くありますが)。ところがFREEDは試験中アロプリノールが投与されていない患者が存在します。下図をご覧ください。FREEDの試験終了時点です。


アロプリノールは533人中145人(約3割)しか服用していません。残りの7割は無治療群です。プラセボが投与されたわけでもありません。
ちなみにアロプリノールの添付文書における用量は
「通常、成人は1日量アロプリノールとして200〜300mgを2〜3回に分けて食後に経口投与」
使用上の注意で
「投与初期に尿酸の移動により痛風発作の一時的な増強をみることがある為、治療初期1週間は1日100mg投与が望ましい」とあります。
つまりFREEDの用量はお試し用量であり治療量でもありません。
FREEDは手順に書かれていることと違う手順が行われていました。にもかかわらず通ってしまうんですね。どんな監査をしているのでしょうか? 7割が無治療ってプラセボ比較試験でしょ?
Discussionでは「The FREED study showed a large difference in the lowering of the uric acid level in the febuxostat and non-febuxostat (conventional therapy) groups」
conventional therapy、従来のアロプリノールの治療より大きく尿酸値低下させたと書いてますが、7割が無治療です。「プラセボとキサンチンオキシダーゼ阻害薬による治療を比較するのは倫理的ではない」とも書かれていました。何度も言いますが7割が無治療なのにね。最悪の論文です。取り消されてしかるべきです。
血圧管理の新時代 -高血圧はOTCで治療する-
NIPPON DATA2010によると高血圧患者数は約4300万人と推定されているそうです。国民の約半数が罹患しており、薬局においても降圧剤を触らない日が無いほど薬物治療において最もメジャーな疾患の一つです。
高血圧の治療は降圧剤の投与が最も一般的です。ほとんどの人がクリニックを受診し血圧測定などのバイタルチェックを受け、処方された降圧剤を服用していると思います。ここでこの流れに疑問を持つ方はどれほどいるでしょうか? 何が疑問か? それは血圧測定をクリニックで行う必要があるのか?ということです。高血圧治療の管理は必ず受診する必要があるのでしょうか?
ここで2つの論文をご紹介します。
Self-monitoring of blood pressure for improving adherence to antihypertensive medicines and blood pressure control: a randomized controlled trial. PMID: 24771706
Efficacy of self-monitored blood pressure, with or without telemonitoring, for titration of antihypertensive medication (TASMINH4): an unmasked randomised controlled trial. PMID: 29499873
上から順にご紹介します。1つ目の論文は18歳以上の患者の軽度から中等度の高血圧症患者(140 / 90~159 / 99mm Hg:除外は二次性高血圧、重度の心血管合併症、血清クレアチニン1.5㎎/dl以上)を対象に、通常の外来受診管理と手首式自動血圧測定器による毎日1回の測定において血圧管理に差があるかを検証した研究です。評価は全3回4週間目、12週目、24週目。期間は24週間(約半年)行われました。薬物治療はどちらの群も同様の治療が行われています。結果は以下の通りでした。

外来受診でもセルフ測定でも血圧推移に差は認められませんでした。降圧剤の数と服薬アドヒアランスについても解析しています。

服薬アドヒアランスと降圧剤の数も全観察期間を通してほぼ差はみられません。治療の寄与はどちらも同様ですから血圧の推移が同様であるのであればセルフ測定でも問題ないと言えます。ただこの著者はセルフ測定で管理が良くなるという前提でいたようで、セルフ測定の方がメリットがあるとは言えなかったとマイナス的な結論でした。同等だから受診しなくてもいいんは十分メリットがあると思いますけどね(笑)。
2つ目の論文も同様のものですが、1つ群が多いです。外来受診とセルフ測定に加えて遠隔監視群が追加された試験です。遠隔監視はセルフ測定結果をwebで入力して送信する方法です。高血圧と診断された35歳以上、3剤以下の降圧薬を服用しているが血圧が140/90 mm Hg以下に制御されていない方を対象としています。起立性低血圧、心房細動、認知症、またはグレード4以下の慢性腎臓病、またはタンパク尿を伴う慢性腎臓病は除外。結果は以下の通りでした。

1年間行われたこの研究でも血圧の推移に大きな違いはありませんでした。この研究では服薬アドヒアランスの分析は行われていませんが薬剤数の分析はあります。

降圧剤の数もまたどの群においても大きな違いはありませんでした。この研究においても血圧管理は外来受診とセルフモニタリングどちらも同等でした。
香港の疫学調査(PMID:18556342)によると1862人の調査で血圧異常のみが約14%、血圧異常と耐糖能異常が約14%でした。血圧異常の内の約半数は高血圧のみです。この高血圧のみだけでもセルフモニタリングで管理することは外来受診頻度を下げ、医師・患者双方に負担軽減が可能です。さらに降圧剤を薬局だけで払い出せれば、なお利便性は上がることでしょう。まあ凝り固まった既成概念に囚われている日本で実現することは100年経っても難しいかもしれませんが...
ワクチンの非特異的免疫学的影響の可能性 BCGワクチン接種で1型糖尿病の治療が可能かも(マサチューセッツ総合病院フェーズⅠ臨床試験)
ワクチンにはその対象となる感染症以外の予防にも効果がある可能性があり、さらに感染症以外でもその可能性が示唆されているんですね。全く知りませんでした。
今回はBCGワクチンによる1型糖尿病治療の可能性を示唆した研究をご紹介します。
Long-term reduction in hyperglycemia in advanced type 1 diabetes: the value of induced aerobic glycolysis with BCG vaccinations. PMID: 29951281
参加者:1型糖尿病(※全ての群にインスリン投与標準治療が施されています)

BCG投与群/生食投与群は8年間追跡、投与無し群は5年間追跡
アウトカムはHbA1c
8年追跡後の参加者:

HbA1cの変化:

論文のデータでは差が出始めたのは3年後だそうです。現在、FDA承認第2相試験として長期にわたる1型糖尿病を有する多数の参加者群における複数のBCG用量の試験を含むBCG投与試験が進行中だそうです。そもそもナゼこの現象に気づいたのか? それも聞いてみたい。疫学データがあったのかな?
電子タバコとその周辺 安全性・禁煙補助・潜在的危険性
直近では健康増進法改正における受動喫煙防止強化、その前は労働安全衛生法、毎年のように上がるタバコの値段と喫煙を取り巻く環境は年々厳しくなっています。そんな中、受動喫煙の問題、禁煙傾向から5年ほど前から乾燥葉や液体を電熱線で加熱し蒸気(ニコチン含有、ニコチン非含有)を発生させ、それを吸引する電子タバコが販売されました。電子タバコは副流煙が出ない、従来の紙タバコよりも健康被害のリスクが低い、禁煙を促せる等のメリットをうたっています。ただし、これらの主張は電子タバコを販売している企業が言ってるんですがね、、、
そこで電子タバコの安全性や禁煙補助としての有効性あるいはその周辺事情を検証したいと思います。
Cohort study of electronic cigarette use: safety and effectiveness after 4 years of follow-up.PMID: 30657583
この研究は従来の紙タバコのみ・電子タバコ・その両方の喫煙者を対象に4年間追跡し、喫煙関連の疾患罹患率、禁煙成功率、1日のタバコの本数の変化を検証しました。結果は以下の通りです。
表1 タバコの形態と疾患罹患率と禁煙成功率
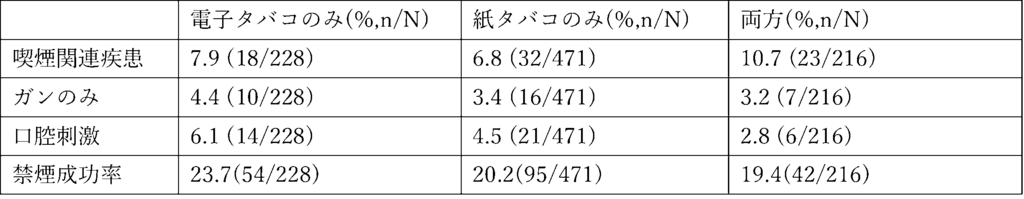
口腔内の刺激に若干の差はあるものの疾患に関しては大きな差は認められませんでした。禁煙成功率は電子タバコが高い傾向であるが、有意な差は認められませんでした。
もう一つ、違った視点の検証を行った研究をご紹介します。
Association of Electronic Cigarette Use With Initiation of Combustible Tobacco Product Smoking in Early Adolescence. PMID: 26284721
この研究は可燃性タバコ(紙タバコ、葉巻、水タバコ)を使用したことが無い14歳高校生を対象に電子タバコの使用状況とその後半年、1年後の可燃性タバコ使用開始との関連を調査したものです。
結果は電子タバコを使用している群は使用していない群と比較して3倍以上可燃性タバコ使用開始頻度が高かったというものでした。
この結果は現在の可燃式タバコの代替とされる電子タバコにより逆に喫煙人口を増加させる懸念を示唆しています。元も子のない結果となってしまいましたね。
近年アメリカでは10代の電子タバコ使用率が急激に上昇しているそうです。また現在喫煙している人の約8割が18歳以下でタバコを始めているという調査報告がありますa。
Preventing Tobacco Use Among Youth and Young Adults: A Report of the Surgeon General.a PMID: 22876391
この報告で現在喫煙している30〜39歳の方を対象に、最初にタバコを始めた年齢、毎日喫煙を始めた年齢のアンケート調査結果がまとめられています。調査結果をグラフにしました。
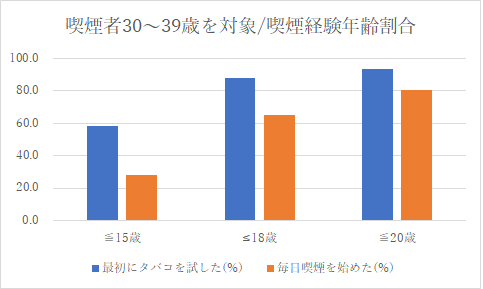
アメリカの調査で日本にそのまま適応できるわけではないですが、現在喫煙している人は中学生の年齢で6割近く、高校生の年齢で9割近く喫煙経験しています。
電子タバコに関してはまだ安全性・有効性の明確な情報はそろっておらず、それゆえに見解や規制も国によってまちまちです。登場してきたばかりですから当然です。今後調査が進んでいくことでしょう。ですから「安全です!」と断言しているような情報は信用できないということです。なんせ今調査中なのですから
週3回は夕食のみ.あとは2食のゆるゆる食事制限で糖尿病を改善
糖尿病治療薬であるDPP-4阻害薬の有名な?大規模臨床試験にTECOS(sitagliptin群:7,332例vsプラセボ群:7,339例)やEXAMINE(alogliptin群:2701例vsプラセボ群:2679例)があります。これらの試験の目的は、同じく糖尿病治療薬であるSU剤において心血管リスクの上昇が示唆されたため、同効薬として心血管リスクを上昇させないかを検討した安全性試験です。ですからデザインとしてマイナスが無いかどうかを検討する非劣性試験を選択しているわけです。この研究で得られる結果は、少なくともプラセボと比較してリスクを上昇させないか否かです。この結果をもって効果など語れません。そんな設定を立てていないのですから。結果は心血管イベントリスクはプラセボと同じぐらいだったといっているだけです。
1新薬を上市するために必要な費用は約88億円、フェーズⅢだけで30億円ほどかかっているそうです(医薬産業政策研究所資料より)。薬の効果が偶然か否かの精度を高めるには例数が必要です。それには多額の費用が掛かります。しかし結果は散々たるものでした。
1つの研究をご紹介します。この研究の例数はたった3例です。
Therapeutic use of intermittent fasting for people with type 2 diabetes as an alternative to insulin.
PMID: 30301822
参加された方のプロフィール
1人目(①):
40歳男性、糖尿病と診断されて20年。合併症は高血圧と脂質異常症。糖尿病の治療は寝る前にインスリングラルギンを58単位、インスリンアスパルトを22単位1日2回、カナグリフロジン300㎎1日1回、メトホルミン1g1日2回。
2人目(②):
52歳男性、糖尿病と診断されて25年。合併症は慢性腎不全、腎細胞がん(摘出手術を受けている)、高コレステロール血症。糖尿病の治療はインスリンリスプロMIXを1日2回38or32単位と25単位。
3人目(③):
67歳男性、糖尿病と診断されて10年。合併症は高血圧、高コレステロール血症。糖尿病の治療はメトホルミン1g1日2回、インスリンリスプロMIXを朝25~30単位、夜20単位。
方法は1週間のうち3回、食事制限を数か月行いました。各々のやり方は以下の通りです。
①:7か月間、週3回どこかで食事制限
②:11か月間、週3回どこかで食事制限
③:11か月間、1日おきに食事制限
週3回の食事制限の内容は夕食のみというもの。制限時以外は昼食と夕食を摂れます。食事自体は低炭水化物食が推奨されました。
※安全対策
・試験を始める前に食事量を減らすため、インスリン量も減量
・インスリンを中止するまでの数週間は隔週受診でフォロー
・何らかの理由で体調不良の場合は中止
・6時間の栄養学、病態生理学、インスリンについてなどの講習を受けている
結果は以下の通りでした。

驚くべきことに3人ともインスリンを中止することができました。
この研究結果をどう思われるでしょうか?
統計的に言えば “N=3で有意差などでない、偶然の可能性は否定できない“
確かにそうかもしれません。しかしこの研究デザインは
・通常の診療に組み込みやすい
・大規模臨床試験のような大掛かりな手続きも不要で低コスト
・結果が出なかったとしても医薬品開発費がかかっているわけではないから何度でもトライ可能
今回の検討がたとえ全て偶然の結果であっても追加試験をやらない・やれない理由がありません。大規模であれば、統計的デザインがしっかりしていればいいってもんではないですね。